男性不妊と診断されると、「もう妊娠は難しいのか」「自分だけがこんな状態なのか」と不安や戸惑いを感じてしまいますよね。しかし不妊に悩むカップルの約半数は男性側にも原因があるとされており、男性不妊は決して珍しいことではありません。また、原因や状態によって対応できる治療の選択肢は複数あります。
この記事では、精液検査の結果別に、体外受精・顕微授精が検討される流れと治療の選択肢を解説します。
男性不妊でも妊娠できる可能性はある
男性不妊と診断されても、すべてのケースで妊娠が不可能というわけではありません。
治療の進め方は、精液検査の結果によって異なります。精子の数や運動率がある程度保たれている場合にはタイミング法や人工授精から検討されるため、最初から体外受精や顕微授精が必要になるわけではありません。
また、射精しても精液中に精子が確認できない「無精子症」と診断された場合でも、精巣から直接精子を採取する手術と顕微授精を組み合わせることで、妊娠を目指せるケースもあります。
診断名からの自己判断で選択肢を狭めず、まずは医師と相談することが大切です。
まずは精液検査で状態を確認する
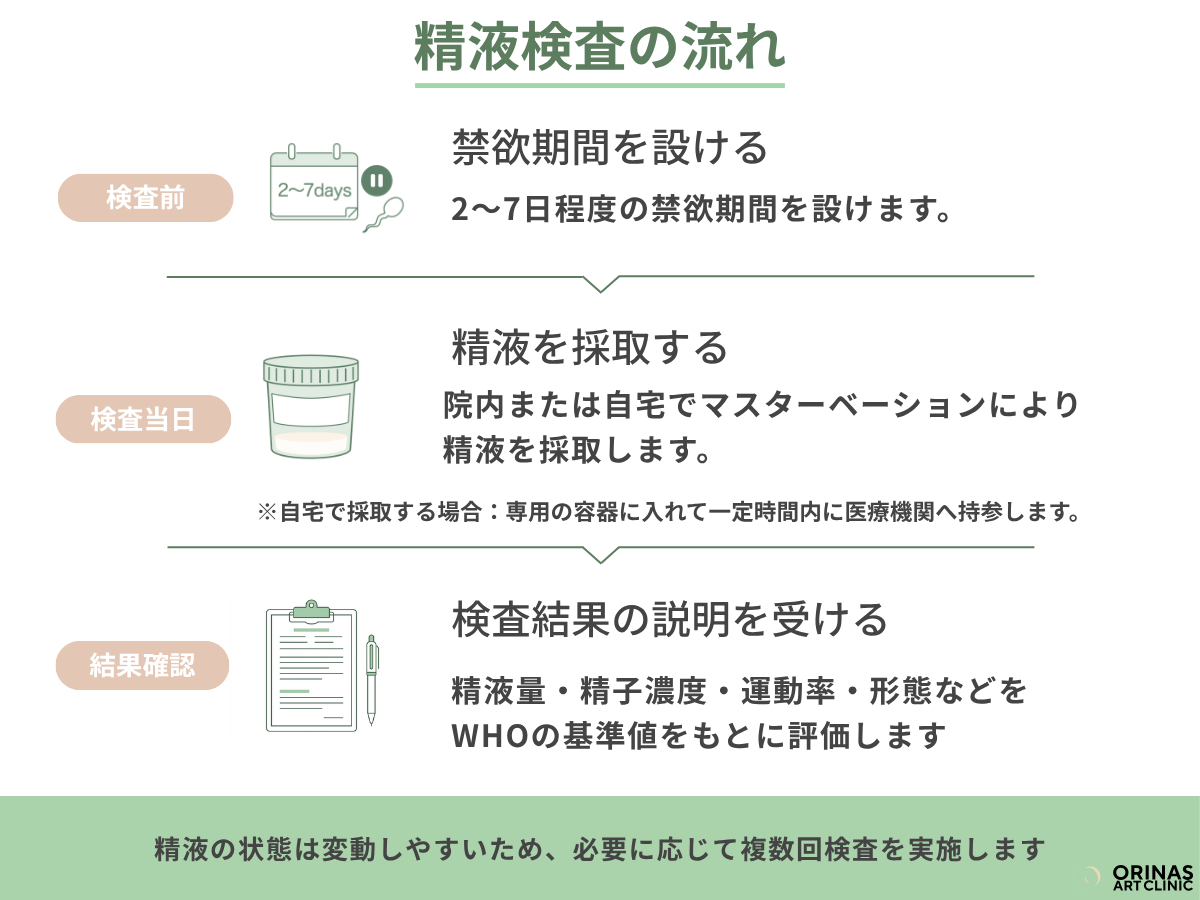
男性不妊の治療の進め方は、精液検査の結果によって大きく変わります。
まだ精液検査を受けていない場合は、泌尿器科や男性不妊の専門外来、または不妊治療専門クリニックで精液検査を受けることが最初のステップです。
男性不妊に関する検査について詳しくは以下の記事もご覧ください。
精液検査の結果の見方
精液検査では、精子の数や動き、形などを調べます。主な評価項目には、精液量・精子濃度・運動率・正常形態率などがあり、これらの結果をもとに治療の方向性が検討されます。
精子の状態は体調やストレスの影響を受けやすく、数値に変動がみられることがあります。そのため、1回の結果だけで判断せず、複数回の検査が必要となる場合もあることを理解しておきましょう。目安としては最低2回、傾向がつかみにくい場合には3回行うこともあります。
精液検査の基準値は、WHOの精液検査マニュアルで以下のように示されています2)。
これらの基準値は「自然妊娠に至った男性の下位5%」をもとに設定されており、平均値や妊娠を保証する数値ではありません。基準値を下回っていても妊娠に至るケースがある一方、基準値内であっても他の要因で妊娠が難しい場合もあります。
治療方針を検討する際には、「総運動精子数」がひとつの指標として用いられます。総運動精子数が500~1,000万未満の場合、妊娠率が著しく低下するため体外受精や顕微授精への移行が検討されるのが一般的です3)。
ただし、治療方針は精液検査の結果だけでなく、女性側の年齢や卵巣機能、これまでの妊活期間なども含めて総合的に判断されます。
精子の運動率の詳しい内容については、以下の記事でも解説しています。
検査結果別の治療の選択肢
精液検査の結果は、大きく3つのパターンに分けて考えることができます。
精子の数・運動率がある程度保たれている場合
精子の数や運動率が一定の水準を保っている場合、最初からすぐに体外受精が必要になるわけではありません。タイミング法や人工授精から段階的に進めることが検討されます。
ただし、女性側の年齢や卵巣機能、これまでの妊活期間によっては、早めに体外受精へ移行することが勧められる場合もあります。担当医と状況を確認しながら判断することが大切です。
精子の数・運動率が著しく低下している場合
精子の数や運動率が著しく低下している場合、体外受精や顕微授精が検討されます。体外受精(ふりかけ法)は精子が自力で卵子にたどり着く力が必要なため、状態によっては受精に至らないことがあります。顕微授精は良好な精子を1つ選んで卵子に直接注入する方法で、体外受精が難しいケースで選択されます。
なお、精索静脈瘤(精巣周辺の静脈が拡張した状態)が原因で精子の状態が低下しているケースでは、手術で状態が改善する場合があります。体外受精を検討している場合でも、まず泌尿器科や男性不妊の専門外来で精索静脈瘤の有無を確認しておくと、選択肢が広がることがあります1)。
精子が確認できない場合(無精子症)
精液中に精子が確認できない「無精子症」の場合も、妊娠の可能性がなくなるわけではありません。無精子症には「閉塞性」と「非閉塞性」の2種類があり、それぞれ原因や対応できる治療の選択肢が異なります。
精液の通り道が塞がってしまう精管閉塞(精路通過障害)であれば精路再建術を施行したり、精巣や精巣上体から直接精子を採取する手術(精巣内精子回収術; TESE)と顕微授精を組み合わせることで妊娠を目指せる場合があります。詳しくは以下の記事で解説しています。
体外受精と顕微授精の違い
体外受精と顕微授精の違いは、受精のさせ方にあります。
体外受精は採取した卵子と精子を同じ培養液の中で共培養し、精子が自力で卵子に到達して受精するのを待つ方法です。精子が自力で卵子にたどり着く力が必要となるため、精子の数が極端に少ない場合や運動性が低い場合は体外受精をしても受精に至らないことがあります。
顕微授精は、良好な運動精子を1つ選んで卵子に直接注入し受精を促す方法です。体外受精では受精が難しいケース、または精子の数や運動率が著しく低下している場合に検討されます。
治療方針の目安として、総運動精子数が一定の水準を下回る場合には顕微授精が選択されることがあります。一方、総運動精子数がある程度保たれている場合には体外受精から試みることもあります。ただし、これらはあくまで目安であり、過去の受精歴や女性側の状態によって判断は異なります。担当医と結果を確認しながら方針を決めることが大切です。
体外受精と顕微授精の違いについて、以下の記事でも詳しく解説しています。
男性不妊や体外受精に関するよくある質問
男性不妊や体外受精について、多くの方に寄せられる疑問にお答えします。
男性不妊が原因の場合も、体外受精は保険適用されますか?
男性不妊が原因の場合でも、条件を満たせば体外受精・顕微授精は保険適用の対象となります。2022年4月から、人工授精や体外受精、顕微授精などの不妊治療の多くが保険適用となりました。そのため、窓口での負担額は原則3割です。
ただし、以下の条件があります。
また、自治体によっては不妊治療に対する助成制度が設けられている場合があるため、事前にお住まいの自治体のホームページや窓口で確認してみてください。
院長からのメッセージ
精液検査で異常を指摘されたとき、「自分のせいで妊娠できないのか」と感じる方は少なくありません。そのつらさはよく理解できます。ただ、一つお伝えしたいことがあります。精液検査の数値は治療の方向性を考えるための道具であり、「妊娠できるかどうかの判定」ではありません。
WHOの基準値というのは、自然妊娠した男性の下位5%の数値です。基準を下回っていても自然妊娠に至るケースはありますし、基準内でも他の要因で妊娠が難しい場合もあります。また精子の状態は体調やストレス、季節によって変動しやすく、一度の検査結果だけで結論を出すのは早計です。
精液検査の数値が低かった場合でも、総運動精子数がある程度保たれていればタイミング法や人工授精から進めることができます。著しく低下している場合は体外受精や顕微授精が選択肢になりますが、精索静脈瘤が原因であれば手術で改善する可能性もあります。無精子症であっても、精巣から直接精子を採取できれば顕微授精で妊娠を目指せるケースがあります。診断名だけの自己判断で選択肢を諦めないでほしいと思っています。
男性不妊の治療は、泌尿器科と婦人科・生殖医療科の連携が重要です。精液検査の結果をお持ちの方は、ぜひ一度ご相談ください。
参考文献









